
7-Tage-Inzidenz von COVID-19 bei 35 oder 50 – bei einer durchschnittlichen Grippe sind es 130 und mehr

Coronaviren sind in der Forschung seit mindestens 70 Jahren bekannt. In diesem Jahr neu hinzugekommen sind jedoch weitreichende Einschränkungen des Lebens und der Freiheit. Neu ist auch die Begründung: Zu viele Neuinfektionen pro 100.000 Einwohner pro Woche. Übersteigt die sogenannte 7-Tage-Inzidenz wie aktuell in 235 Landkreisen (von insgesamt 412) die Grenze von 50, sollen weitere Maßnahmen getroffen werden.
Die Zahl 50 wurde dabei willkürlich festgelegt und erscheint, so eine Leserin der Epoch Times, „utopisch niedrig“. Sie fragte, ob 50 Fälle pro Woche pro 100.000 Einwohner überhaupt realistisch sind und wie viele Neuinfektionen pro Woche in einer durchschnittlichen Grippesaison zu erwarten sind.
Wie hoch ist eigentlich die Inzidenz einer normalen Grippe?
Während Zahlen rund um die Corona-Pandemie im Überfluss existieren, muss man nach Zahlen zur Grippe gezielt suchen. Aufgrund der Datenlage gilt es zudem, einige Annahmen zu treffen:
- Grippe und COVID-19 sind keine Krankheiten, die auf die Schnelle verschwinden. Der R-Wert schwankt um den Wert 1. COVID-19 unterschritt diesen Wert im Sommer. Nachdem er Ende September ein Zwischenhoch erreicht hat, sinkt er derzeit wieder.
- Die Zahlen zur Grippe beziehen sich auf die gesamte Republik und die Gesamtdauer einer Grippesaison/-welle. Alle daraus errechneten Kenngrößen sind Durchschnittswerte und können sowohl zeitlich als auch regional stark schwanken.
- Alle gemeldeten Fälle – Influenza sowie COVID-19 – gelten als infizierte, ansteckende Personen. Mögliche Abweichungen durch falsch(-positiv)e Testergebnisse, nicht erkannte oder nicht gemeldete Krankheitsfälle bleiben, soweit nicht anders erwähnt, unberücksichtigt.
Aus dem RKI-Bericht „zur Epidemiologie der Influenza in Deutschland Saison 2018/2019“ geht hervor, dass zwischen Kalenderwoche 40/2018 und 20/2019 insgesamt 181.105 labordiagnostisch bestätigte Influenza-Erkrankungen gemeldet wurden. In diesem Zeitraum von 35 Wochen wurden etwa 40.000 Patienten im Krankenhaus medizinisch betreut. 54 Prozent davon waren 60 Jahre oder älter [vgl. RKI 2019, S. 36].
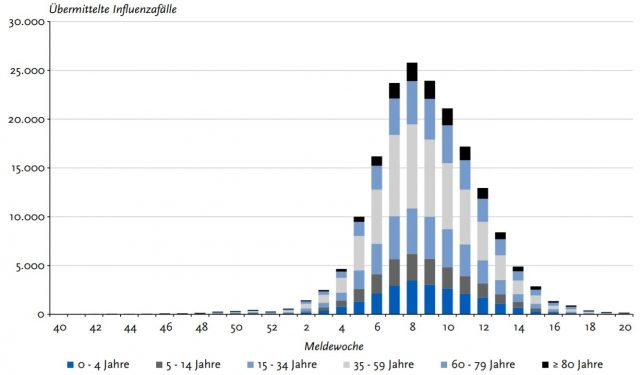
Zeitliche Verteilung der labordiagnostisch bestätigten Grippeinfektionen in der Grippesaison 2018/19. In der Spitzenwoche lag die „Inzidenz Influenza-assoziierter Arztbesuche“ bei 657 pro 100.000 Einwohner pro Woche. Foto: Screenshot | Robert Koch-Institut [RKI 2019, S. 33].
Im Bericht heißt es weiter: „Im Vergleich der letzten Jahre [blieben die Werte] deutlich unter den Werten der starken Grippewellen in den Saisons 2012/13, 2014/15 und zuletzt 2017/18 […]. Der Vergleich der Praxisindexwerte mit acht Vorsaisons zeigt zudem, dass sich Höchstwerte der Saison 2018/19 im Mittelfeld zwischen starken und milden Grippewellen bewegten.“ [RKI 2019, S. 39]Den Höhepunkt der Grippesaison 2018/19 verzeichnete das RKI in der 8. Kalender 2019 mit ca. 26.000 bestätigten Neuinfektionen. Daraus errechnet sich eine 7-Tage-Inzidenz am Ende der 8. Woche von 31,3. [26.000 / 83.000.000 × 100.000 = 31,33]
Über eine halbe Million Grippeinfizierte pro Woche: 7-Tage-Inzidenz ≤ 657,3
In Anbetracht der außergewöhnlich hohen Hospitalisierungsrate von 22 Prozent [39.686 / 181.105 × 100 = 21,913, vgl. RKI 2019, S. 36] scheint dieser Wert zu niedrig. Da es keine Meldepflicht für Influenza gibt, beruft sich das RKI in seinem Bericht auf eine andere Zahl: Schätzungen zufolge sind ca. 3,8 Millionen Arztbesuche aus dieser Zeit auf „Influenza-assoziierte“ Gründe zurückzuführen [vgl. RKI 2019, S. 41].
Mit anderen Worten: Etwa 3,8 Millionen Menschen gingen mit (schweren) Grippesymptomen zum Arzt. Das RKI differenziert hierbei zwischen verschiedenen Influenzaviren Influenza A(H1N1)pdm09 und Influenza A(H3N2). „Bemerkenswert“, so das RKI weiter, „sind rund eine Million geschätzte Arztbesuche wegen einer Erkrankung mit RS-Viren.“
Ohne Rücksicht auf den zeitlichen Verlauf der Grippewelle oder die einzelnen Erreger ergibt sich daraus eine „Inzidenz der Influenza-assoziierten Konsultationen“ von 130 [3.800.000 Konsultationen / 35 Wochen = 108.570 Konsultationen pro Woche; 108.570 / 83.000.000 × 100.000 = 130,81].
Unter gegebenen Umständen ist davon auszugehen, dass sich die Arztbesuche in der „Spitzenwoche“ mit 26.000 labordiagnostisch bestätigten Fällen ebenfalls häufen. Bei analoger zeitlicher Verteilung konsultierten 545.550 Menschen in dieser Woche ihren Arzt. Wiesen alle Patienten Symptome auf, die auf eine Grippe zurückzuführen waren, steigt die Inzidenz auf 657,30. – Menschen, die ihre Grippe zu Hause auskurierten, nicht einbezogen.
Zum Vergleich: Anfang November (5. 11.) lag die Corona-Inzidenz je nach Bundesland zwischen 47,4 (Mecklenburg-Vorpommern) und 217,0 (Bremen). Den höchsten Einzelwert wies das RKI für den Landkreis Bautzen (294,6) aus, den niedrigsten für Görlitz (14,2) – direkt daneben. Der sächsische Durchschnitt lag zu diesem Zeitpunkt mit 105,3 Fällen pro 100.000 Einwohner pro Woche etwas unter dem Bundesdurchschnitt von 125,8 [vgl. RKI 2020c].
Theoretische Corona-Kapazität des Gesundheitssystems
In der Grippesaison 2018/19 verzeichnete das RKI 39.686 hospitalisierte Fälle. Das entspricht 21,9 Prozent der labordiagnostisch bestätigten Fälle oder knapp 1,1 Prozent der Arztbesuche [vgl. RKI 2019, S. 35]. Auch hier lagen die absoluten Werte der „starken Vorsaison“ um etwa 50 Prozent höher, der Anteil hospitalisierter Patienten lag mit lediglich 17 Prozent 2017/18 etwas niedriger.
Bezüglich COVID-19 meldete das RKI Bis November 24.933 intensivmedizinische Behandlungen, davon waren 22.280 bereits abgeschlossen [vgl. RKI 2020a, S. 8]. Der Anteil hospitalisierter Corona-Patienten lag damit insgesamt bei 4,2 Prozent [24.933 / 597.583 × 100 = 4,172].
Von ca. 206.000 positiv auf Corona Getesteten [597.583 – 391.000 = 205.983, vgl. RKI 2020a, S. 1] befanden sich 2.653 oder 1,3 Prozent in intensivmedizinischer Pflege [2.653 / 205.983 × 100 = 1,288]. Somit „blockieren“ Corona-Patienten im November 12,2 Prozent der 21.718 belegten Intensivbetten. [vgl. RKI 2020a, S. 8] In der Ankündigung einer eigenen Statistik sprachen die Helios Kliniken von 10,0 Prozent Intensivpatienten mit positiven Testergebnissen.
Gleichzeitig existierten laut RKI deutschlandweit 6.894 freie Intensivbetten [vgl. RKI 2020a, S. 8]. Würden all diese durch Corona-Patienten belegt, könnten etwa 3,6 Mal so viele Corona-Patienten behandelt werden – ohne anderen Intensivpatienten die Betten „wegzunehmen“. Einschließlich der positiv Getesteten (206.000) und intensiv Behandelten (2.653) ergibt sich daraus eine theoretische Aufnahmefähigkeit des Gesundheitssystems von 741.200 (akut) Infizierten [(6.894 + 2.653) / 1,288 % = 741.226].
Darüber hinaus wies das DIVI-Intensivbettenregister Anfang November 12.592 Notfallbetten aus, die binnen sieben Tagen bereitstehen können [vgl. DIVI 2020]. Bei einer Hospitalisierungsrate von 1,3 Prozent ergeben sich daraus Zusatzkapazitäten für knapp eine Million COVID-19-Positive [12.592 / 1,288 % = 977.640].
Selbst bei einem gleichbleibenden Anteil Corona-Patienten auf den Intensivstationen (12,2 Prozent) – das heißt, die zusätzlichen Betten würden zu über 87 Prozent duch andere Patienten belegt – reicht die theoretische Corona-Kapazität einschließlich Notfallbetten für etwa 390.280 akut positiv Getestete [21.718 + 6.894 + 12.592 = 41.204 Intensivbetten inkl. Reserve, (41.204 × 12,2 %) / 1,288 % = 390.286] – wenn ausreichend Personal und/oder finanzielle Mittel zur Verfügung stehen, um alle Betten zu betreiben. Beatmungsgeräte sollten ausreichend zur Verfügung stehen.
COVID-19 „ähnlich [un]gefährlich, wie die Grippe“
Nicht nur die Hospitalisierungsrate von Grippe und COVID-19 unterscheiden sich kaum, sondern auch die Sterblichkeit. Die zu Beginn der Pandemie erwartete überhöhte Sterblichkeit durch die Neuartigkeit des SARS-CoV-2 ist inzwischen abgeklungen und widerlegt.
Unter der Voraussetzung, dass 14 Tag Quarantäne zur vollständigen Genesung ausreichen, ist davon auszugehen, dass alle Infizierten nach zwei Wochen entweder genesen oder gestorben sind. Zur Ermittlung der Sterblichkeit Anfang November soll daher der Infektionsstand vom 22. Oktober herangezogen werden. Aus 10.930 Verstorbenen [vgl. RKI 2020a, S. 1] und 392.049 positiv Getesteten [vgl. RKI 2020b, S. 1] errechnet sich eine Gesamtsterblichkeit seit Beginn der Pandemie von 2,8 Prozent [10.930 / 392.049 × 100 = 2.788]. Der tagesaktuelle Wert des RKI lag am 5. November bei 1,8 Prozent [vgl. RKI 2020a, S. 1].
Ende September lag das Risiko, an (mit) COVID-19 zu sterben, laut Statistischem Bundesamt bei etwa 0,4 Prozent. Anfang September lag dieser Wert bei 0,1 Prozent. Zu diesem Zeitpunkt erwartete der Intensivmediziner Christian Karagiannidis, dass sich die Sterblichkeit „in den kommenden Monaten [weiter] senken [lässt]“.
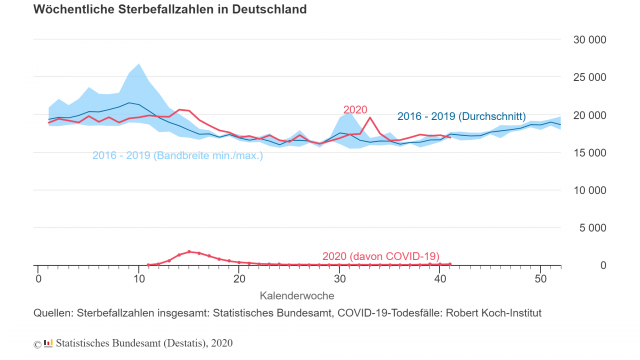
Wöchentliche Sterbefallzahlen 2020, einschließlich Sterbefälle an/mit COVID-19. Foto: Statistisches Bundesamt
Eine Mitte Oktober im „Bulletin of the World Health Organization“ veröffentlichte Metastudie der University of Stanford kommt nach Auswertung von 61 Studien und acht nationalen Schätzungen auf eine durchschnittliche Sterblichkeitsrate der Infizierten von 0,27 Prozent.
Damit bewegt sich COVID-19 nicht weit entfernt von der Sterblichkeit einer durchschnittlich ausgeprägten Influenza wie in der Saison 2018/19. Diese liegt nach einer Infografik der Helios-Kliniken bei 0,1 bis 0,2 Prozent. Weiter heißt es auf der Webseite der Klinik-Gruppe: „Nach aktuellem Erkenntnisstand ist das Coronavirus ähnlich gefährlich wie die Grippe“ – oder mit anderen Worten: Bei einem Bruchteil der Inzidenz ähnlich ungefährlich.
Weitere Quellen:
- „Bericht zur Epidemiologie der Influenza in Deutschland Saison 2018/19“, Arbeitsgemeinschaft Influenza, Robert Koch-Institut (RKI), 2019. Zuletzt aufgerufen 6.11.2020.
- „Täglicher Lagebericht des RKI zur Coronavirus-Krankheit-2019 (COVID-19)“ vom 5. November 2020, Robert Koch-Institut, 2020a und 22. Oktober 2020, Robert Koch-Institut, 2020b. Zuletzt aufgerufen 6.11.2020.
- Robert Koch-Institut: COVID-19-Dashboard (Stand 5. November 2020), Robert Koch-Institut, 2020c.
- DIVI-Intensivregister (Stand 5. November 2020), Deutsche Interdisziplinäre Vereinigung für Intensiv- und Notfallmedizin (DIVI) e.V. 2020.
Anmerkung der Redaktion: Ein aufmerksamer Leser wies uns am 22. Februar 2021 auf eine versehentliche Gleichsetzung von „hospitalisierten“ und „intensivmedizinisch betreuten“ Patienten hin. Wir haben den Artikel dahingehend aktualisiert und unseren Fehler korrigiert. Sowohl Berechnungen als auch Schlussfolgerung bleiben davon unverändert. Wir bitten um Entschuldigung für den Fehler und danken für den Hinweis.
































vielen Dank, dass Sie unseren Kommentar-Bereich nutzen.
Bitte verzichten Sie auf Unterstellungen, Schimpfworte, aggressive Formulierungen und Werbe-Links. Solche Kommentare werden wir nicht veröffentlichen. Dies umfasst ebenso abschweifende Kommentare, die keinen konkreten Bezug zum jeweiligen Artikel haben. Viele Kommentare waren bisher schon anregend und auf die Themen bezogen. Wir bitten Sie um eine Qualität, die den Artikeln entspricht, so haben wir alle etwas davon.
Da wir die Verantwortung für jeden veröffentlichten Kommentar tragen, geben wir Kommentare erst nach einer Prüfung frei. Je nach Aufkommen kann es deswegen zu zeitlichen Verzögerungen kommen.
Ihre Epoch Times - Redaktion